La lutte contre la fraude à l’Assurance maladie a franchi un nouveau cap en 2025, a annoncé le directeur général de la Caisse nationale d’Assurance maladie, Thomas Fatôme, le 16 avril, à l’occasion d’un point presse. Tous secteurs confondus, 723 millions d’euros de fraudes ont été identifiés l’année dernière, soit une hausse de 15 % en un an et un triplement depuis 2021. Dans le même temps, la capacité à prévenir les fraudes avant leur paiement progresse fortement : 286,2 millions d’euros ont ainsi été évités, un montant quintuplé en quatre ans. Une dynamique qui traduit à la fois un renforcement des outils de détection et une montée en puissance des contrôles en amont.
L’audioprothèse dans le trio de tête
Dans ce paysage, l’audioprothèse reste l’un des secteurs les plus exposés, malgré une amélioration notable. En 2025, 86 millions d’euros de fraudes y ont été détectés et stoppés, soit une baisse de 25 %. Des fraudes venant d’une minorité de personnes qui, en majorité, ne sont pas des professionnels de santé, a expliqué l’Assurance maladie. Le secteur conserve néanmoins la deuxième place de ce « podium » des fraudes, désormais dominé par les centres de santé, dont les préjudices ont bondi de 253 % pour atteindre 138 millions d’euros. Les transporteurs complètent ce trio avec 62 millions d’euros (+47 %).
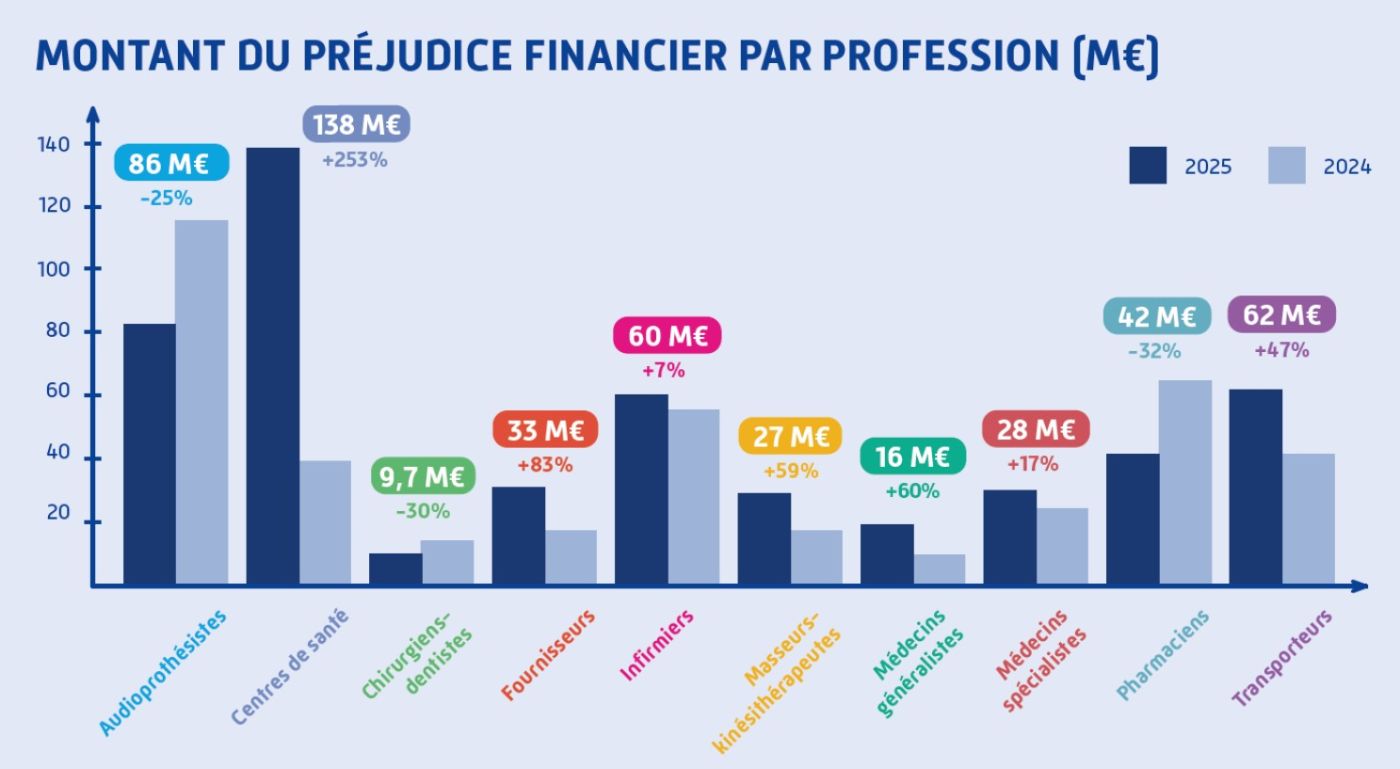
Pour l’audioprothèse, deux mesures ont joué un rôle déterminant dans cette baisse, a analysé le directeur délégué de l'audit, des finances et de la lutte contre la fraude à l’Assurance maladie, Marc Scholler. D’une part, l’obligation de facturation avec la carte Vitale pour bénéficier du tiers payant. « L’entrée en vigueur de cette nouvelle obligation, souhaitée par l’Assurance Maladie et soutenue par les représentants de la profession au travers d’un avenant à la convention nationale signée le 18 octobre 2024, a ainsi permis d’enrayer les fraudes massives constatées en 2024 avec facturation d’audioprothèses non délivrées aux patients », s’est félicité Marc Scholler. D’autre part, le renforcement des contrôles lors des demandes de conventionnement. « Ces vérifications reposent à la fois sur des enquêtes administratives approfondies et sur des contrôles physiques sur site », explique l’Assurance maladie. Près de 30 sociétés ont ainsi été refusées en 2025.
À lire aussi | ▶ Quand la sécu ne paie plus
Au-delà de ces dispositifs, les schémas de fraude restent relativement classiques : usage de documents falsifiés, absence de personnel diplômé, ou facturation au nom d’audioprothésistes non présents. Mais les actions de contrôle en amont ont permis de stopper plus des trois quarts des fraudes avant leur réalisation.
Criminalité organisée
« Ces réseaux (de fraudeurs) se sont professionnalisés, a souligné le général José-Manuel Montull, commandant de l'Office central de lutte contre le travail illégal (OCLTI), dont la collaboration avec l’Assurance maladie s’est intensifiée l’année dernière. Ils utilisent désormais des modes opératoires similaires à ceux de la criminalité organisée. » Les réseaux identifiés en 2025 se caractérisent ainsi par leur structuration et leur capacité à agir très vite, sur des montants élevés, « avec des escrocs qui, à la manière de braqueurs de banque, intègrent les délais de détection et de réaction de la puissance publique », a-t-il souligné. Ces réseaux s’appuient également sur des moyens techniques sophistiqués : création de sociétés fictives, piratage de données de patients, utilisation de numéros de sécurité sociale, ou encore circuits de blanchiment internationaux, parfois via des crypto-monnaies. Dans l’audioprothèse comme dans l’optique, les autorités observent en parallèle l’émergence de plateformes en ligne proposant, contre abonnement, des parcours « clés en main » incluant tests auditifs, devis et ordonnances générés sans véritable intervention médicale. « Des pratiques très éloignées du cadre de la télémédecine », a insisté le directeur du contrôle et de la lutte contre la fraude à la Cnam, Fabien Badinier.
La loi sur la fraude sociale en ligne de mire
Face à ces mutations, les services de lutte contre les fraudes espèrent de nouveaux moyens d’action. Notamment par le biais de la proposition de loi de lutte contre la fraude sociale, adoptée début avril et en cours de finalisation, qui pourrait renforcer son arsenal. Elle prévoit notamment un durcissement des sanctions, mais aussi une extension des contrôles a priori, permettant d’intervenir avant le versement des prestations. Le texte entend également renforcer les échanges de données entre l’Assurance maladie, les complémentaires santé et les autres acteurs publics, afin de mieux détecter les fraudes complexes jouant sur les frontières entre les différents systèmes.
Enfin, cette évolution législative devrait permettre d’interdire certaines pratiques numériques non conformes, notamment les plateformes délivrant des prescriptions en dehors d’un cadre médical réel. L’objectif est clair : adapter la lutte à des fraudeurs de plus en plus organisés, en privilégiant la rapidité d’action et la coopération.
VCD-0d5c.jpg)


